La chirurgie réfractive
La chirurgie réfractive
La chirurgie réfractive englobe l’ensemble des techniques chirurgicales qui permettent de ne plus porter de lunettes ou lentilles . On distingue les chirurgies de cornée comme le LASIK, Trans PRK, SMILE et les chirurgies intraoculaires utilisant une lentille comme l’ICL et le « Clear lens exchange ». Cette dernière technique est proposée aux patients presbytes et est abordée dans le chapitre « chirurgie en cristallin clair ».

Lasik & femtolasik
Le LASIK : une technique de correction visuelle éprouvée
Le LASIK est une procédure chirurgicale de correction de la vision parmi les plus couramment pratiquées dans le monde. On estime qu’environ 2,5 millions d’interventions sont réalisées chaque année à l’échelle internationale. Il s’agit à ce jour de la technique la plus répandue pour corriger la myopie, l’hypermétropie et l’astigmatisme.
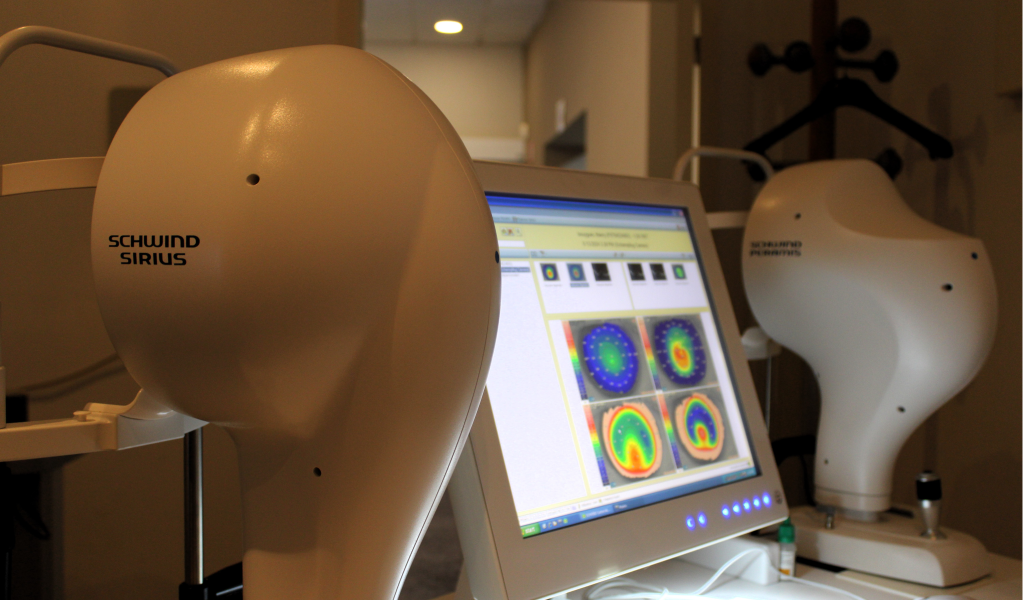
La procédure consiste à modifier la forme de la cornée afin d’améliorer la mise au point de l’image sur la rétine. Elle débute par la création d’un volet (ou « flap ») cornéen, réalisé à l’aide d’un microkératome ou, plus récemment, grâce à un laser femtoseconde. Dans notre centre, nous utilisons le laser ZEISS VISUMAX 800, dernière innovation technologique en la matière, dont nous sommes les premiers utilisateurs à Bruxelles depuis sa sortie en 2025.
Une fois le volet soulevé, un second laser – appelé laser excimer – est utilisé pour sculpter la cornée avec une précision extrême, en fonction des dioptries à corriger. Le volet est ensuite repositionné, sans nécessité de points de suture.
Les avantages du LASIK
Le principal avantage du LASIK réside dans sa récupération rapide, permettant une reprise quasi immédiate des activités quotidiennes, souvent dès le lendemain de l’intervention.
Indications et contre-indications
Le LASIK est particulièrement recommandé pour les personnes souffrant d’hypermétropie , d’astigmatisme ou pour les personnes ayant peu de temps pour la récupération.
En revanche, cette technique n’est pas indiquée dans certains cas comme avoir une cornée fine ou irrégulière, faire des activités sportives intenses ou à risque de contact ou avoir un risque accru de sécheresse oculaire.Il est important de réaliser un examen préopératoire complet.
Prix: 3100 euros pour les 2 yeux
Trans PRK
L’abréviation PRK signifie en français « Kératectomie photoréfractive ». Il s’agit également d’une intervention chirurgicale réfractive pour corriger les problèmes de vision tels que la myopie, l’astigmatisme et l’hypermétropie. Lors de la procédure, le chirurgien utilise directement un laser pour enlever un fin tissu cornéen de surface. il n’y a donc pas d’interface, on modifie directement la cornée. Il en résulte un temps de récupération plus long mais en contre partie un risque chirurgical plus faible. C’est une alternative à la chirurgie LASIK pour les personnes qui ne conviennent pas ou ne souhaitent pas subir cette dernière. Les résultats sont tout aussi satisfaisants que pour le LASIK.
La nouvelle génération Trans PRK a l’avantage d’avoir un temps opératoire court. Nous utilisons le laser SHWIND Amaris 1050 RS.
La technique Trans PRK sera privilégiée pour les personnes ayant une cornée fine ,les personnes pratiquant des sports de contact ou encore pour les personnes qui choisissent de ne pas subir le LASIK en raison de risques potentiels. C’est une procédure sûre et efficace pour la correction de la vision, mais il est important de discuter avec un spécialiste pour déterminer quelle option de chirurgie réfractive convient le mieux à chaque patient.
Prix: 2600 euros pour les 2 yeux
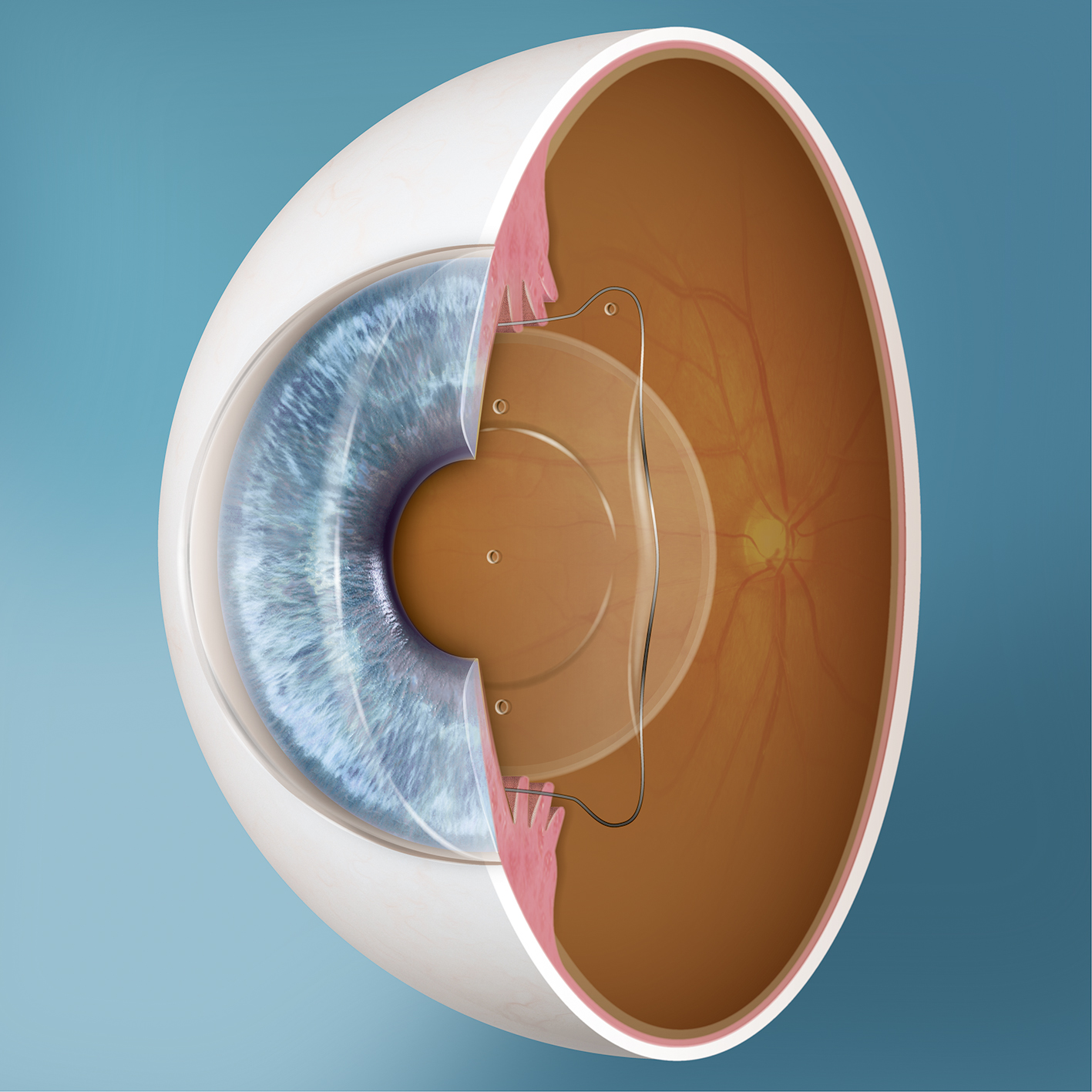
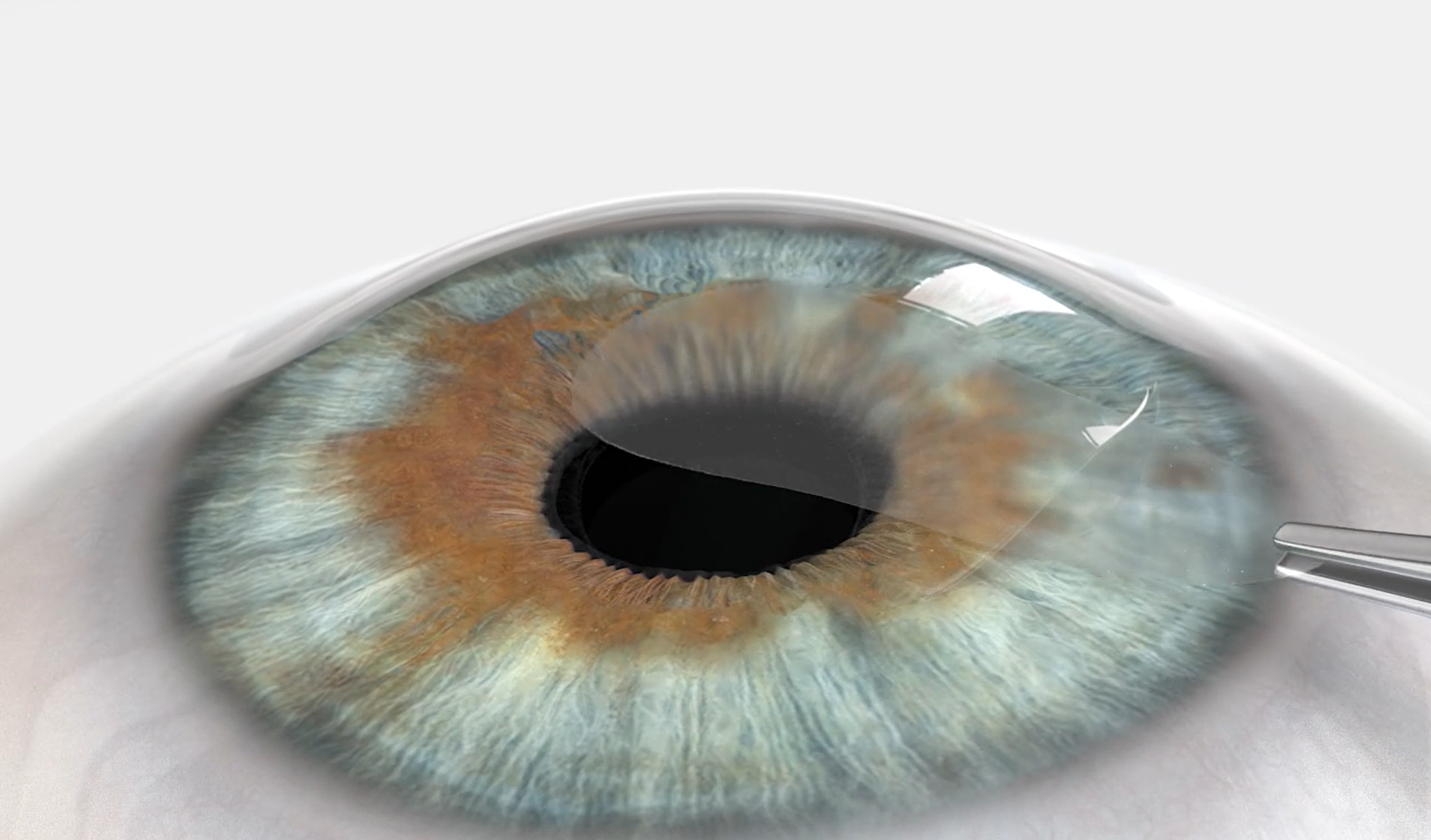
ICL
L’ ICL est une alternative pour les patients qui ne peuvent ni subir le Lasik , ni subir la chirurgie Trans PRK. Les très grands myopes sont de bons candidats contrairement aux grands hypermétropes .
La chirurgie peut également être pratiquée sur les 2 yeux dans un même temps chirurgical.
Prix: entre 4970 et 5740 euros selon le type d’implant nécessaire
Plus d’information sur le site : https://be.discovericl.com/intervention
SMILE (Small incision lenticule extraction)
Il s’agit d’une technique chirurgicale assez récente qui permet de corriger la myopie et l’astigmatisme et qui depuis peu de temps permet également de corriger l’hypermétropie. La technique chirurgicale consiste à utiliser le Laser Femtoseconde comme le fait le Lasik sauf que contrairement à ce dernier qui ouvre la cornée sur presque tout son pourtour , cette dernière n’est ouverte que sur 3 mm . Grâce à cette incision , le chirurgien peut retirer le lenticule créé par le laser en quelques secondes seulement.
Les avantages de cette technique est qu’elle peut être proposé aux patients avec tendance aux yeux secs, aux patients sportifs ou à risque de chocs et aux patients avec un plus grande pupille. En effet comme la technique TransPRK , elle respecte les propriétés biomécanique de la cornée mais par contre , le temps de récupération sera ici plus court.
Prix: 3500 euros pour les 2 yeux
La presbytie
La presbytie
La presbytie est un trouble de la vision qui survient généralement avec l’âge et qui affecte la capacité de voir de près. Elle est due à une perte de flexibilité du cristallin, la lentille naturelle de l’œil, ce qui rend difficile la mise au point sur des objets proches.

Voici les causes de la presbytie :
- Perte de flexibilité du cristallin : Avec l’âge, le cristallin devient plus rigide, ce qui réduit sa capacité à changer de forme pour permettre une mise au point claire sur les objets proches.
- Diminution de l’accommodation : L’accommodation est le processus par lequel l’œil ajuste sa mise au point entre les objets proches et distants. Cette capacité diminue progressivement avec l’âge.
Symptômes
- Difficulté à lire de près, notamment dans des conditions de faible éclairage.
- Besoin de tenir les objets à une distance plus éloignée pour les voir clairement.
- Fatigue oculaire après des périodes de lecture ou de travail sur des tâches de près.
- Vision de loin relativement préservée.

Traitements
Traitements
- Lunettes de lecture : Des lunettes avec des verres correcteurs convexes spécialement conçus pour corriger la vision de près.
- Lentilles de contact multifocales : Ces lentilles offrent différentes zones de correction pour la vision de près et de loin.
- Lentilles progressives : Elles offrent une transition graduelle entre les zones de correction pour une vision de près, intermédiaire et de loin.
- Chirurgie de la presbytie : Des procédures chirurgicales comme la chirurgie au laser peuvent être envisagées dans certains cas pour corriger la presbytie.
Evolution
- La presbytie est généralement progressive et peut commencer à se manifester autour de la quarantaine.
- La condition continue de progresser jusqu’à environ l’âge de 65 ans, moment où la perte de flexibilité du cristallin tend à se stabiliser.

L’astigmatisme
L'astigmatisme
L’astigmatisme est un trouble de la vision causé par une irrégularité dans la courbure de la cornée ou du cristallin, qui entraîne une vision floue ou déformée à toutes les distances.

Voici les causes de l'astigmatisme :
- Cornée irrégulière : La cause la plus courante est une cornée en forme de ballon de rugby plutôt que sphérique. Cette forme irrégulière empêche les rayons lumineux de se focaliser correctement sur la rétine.
- Cristallin déformé : Moins fréquemment, l’astigmatisme peut être dû à une courbure irrégulière du cristallin à l’intérieur de l’œil.
Symptômes
- Vision floue ou déformée à toutes les distances.
- Fatigue oculaire et inconfort, notamment lors de la lecture ou des activités nécessitant une vision prolongée.
- Maux de tête fréquents.
- Difficulté à voir clairement la nuit.

Types d'astigmatisme
Types d'astigmatisme
- Astigmatisme cornéen : Provoqué par une courbure irrégulière de la cornée.
- Astigmatisme lenticulaire : Causé par une déformation du cristallin.
- Astigmatisme régulier : Les principales méridiens (lignes de courbure maximale et minimale) de la cornée ou du cristallin sont perpendiculaires.
- Astigmatisme irrégulier : Les méridiens ne sont pas perpendiculaires, souvent dû à des cicatrices ou des maladies cornéennes comme le keratocone.
Diagnostic
- Examen de la vue : Un optométriste ou un ophtalmologiste peut diagnostiquer l’astigmatisme lors d’un examen complet des yeux.
- Kératométrie : Mesure de la courbure de la cornée.
- Topographie cornéenne : Cartographie détaillée de la surface de la cornée.
- Réfractométrie : Mesure de la façon dont les yeux focalisent la lumière.

Traitements
- Lunettes : Verres correcteurs cylindriques pour compenser les irrégularités de la courbure de la cornée ou du cristallin.
- Lentilles de contact : Lentilles toriques spécialement conçues pour corriger l’astigmatisme.
- Chirurgie réfractive : Techniques comme le LASIK ou la kératotomie astigmatique pour remodeler la cornée.
L'hypermétropie
L'hypermétropie
L’hypermétropie est un trouble de la vision où les objets proches apparaissent flous tandis que les objets éloignés peuvent être vus plus clairement. Cela se produit lorsque l’œil est trop court ou que la courbure de la cornée est trop plate, ce qui empêche les rayons lumineux dse se concentrer directement sur la rétine. Voici les points essentiels concernant l’hypermétropie :

Les causes principales incluent :
- Forme du globe oculaire : Un œil hypermétrope est souvent plus court que la normale.
- Cornée plate : La cornée peut être trop plate, réduisant sa capacité à réfracter correctement la lumière.
- Cristallin : Des problèmes avec la forme ou la flexibilité du cristallin peuvent aussi contribuer à l’hypermétropie.
Symptômes
- Vision floue des objets proches.
- Fatigue oculaire et maux de tête, surtout lors de la lecture ou du travail de près.
- Difficulté à maintenir une concentration visuelle sur des tâches rapprochées.

Traitements
Traitements
- Lunettes ou lentilles de contact : Les verres convexes (plus épais au centre) sont utilisés pour corriger la vision en aidant à focaliser la lumière sur la rétine.
- Chirurgie réfractive : Des procédures comme le LASIK peuvent remodeler la cornée pour corriger l’hypermétropie.
- Lentilles intraoculaires : Implantées pour corriger la vision.
La myopie
La myopie
La myopie est un trouble de la vision couramment caractérisé par la difficulté à voir clairement les objets éloignés, tandis que les objets proches peuvent être vus nettement. La myopie se produit lorsque la forme de l’œil empêche la lumière de se concentrer correctement sur la rétine, la partie arrière de l’œil.

Les causes principales incluent :
- Longueur axiale excessive de l’œil : L’œil est trop long de l’avant vers l’arrière, ce qui fait que les rayons lumineux se focalisent devant la rétine au lieu de sur elle.
- Courbure excessive de la cornée : La cornée est trop courbée, ce qui augmente le pouvoir de réfraction et cause une mise au point en avant de la rétine.
Symptômes de la myopie
Les symptômes les plus courants de la myopie comprennent :
- Vision floue des objets éloignés : Difficulté à voir les détails de loin, comme les panneaux de signalisation ou les tableaux en classe.
- Fatigue oculaire : Tension et fatigue des yeux, souvent accompagnées de maux de tête.
- Plissement des yeux : Besoin de plisser les yeux pour essayer de voir plus clairement les objets éloignés.
- Clarté de la vision de près : Capacité à voir clairement les objets proches, comme lire un livre ou utiliser un téléphone.

Traitements de la myopie
Traitements de la myopie
Plusieurs options de traitement sont disponibles pour corriger la myopie :
- Lunettes : Correction de la vision à l’aide de verres concaves (négatifs).
- Lentilles de contact : Utilisation de lentilles pour corriger la vision, offrant un champ de vision plus large et une correction plus discrète.
- Chirurgie réfractive : Procédures comme LASIK (laser-assisted in situ keratomileusis) ou PRK (photorefractive keratectomy) qui modifient la forme de la cornée pour permettre une mise au point correcte des rayons lumineux.
- Orthokératologie : Utilisation de lentilles de contact rigides portées la nuit pour remodeler temporairement la cornée et améliorer la vision pendant la journée.
Prévention et gestion
Bien qu’il soit difficile de prévenir la myopie, certaines mesures peuvent aider à ralentir sa progression . En effet ,la myopie tend à être héréditaire et peut être plus courante si un ou les deux parents sont myopes mais les facteurs environnementaux peuvent être limités.
- Limitation du temps passé à des activités de vision de près : Faire des pauses régulières lors de la lecture ou de l’utilisation d’appareils numériques.
- Activités extérieures : Encourager les activités en plein air peut être bénéfique pour la santé oculaire.
- Contrôle régulier de la vue : Suivre les recommandations pour les examens de la vue réguliers, surtout chez les enfants et les adolescents.

La réfraction
La réfraction
La rėfraction est l’examen de base en ophtalmologie, il permet de connaitre votre défaut optique , d’évaluer le niveau de défaut qui est exprimé en dioptries et de prescrire si nécessaire une correction optique adéquate. En cas de vision non maximale malgré une correction optique adéquate, des examens complémentaires sont recommandés.

trouble de la vision couramment caractérisé par la difficulté à voir clairement les objets éloignés, tandis que les objets proches peuvent être vus nettement.
L’hypermétropie
L’astigmatisme
trouble de la vision causé par une irrégularité dans la courbure de la cornée ou du cristallin, qui entraîne une vision floue ou déformée à toutes les distances.
La presbytie
trouble de la vision qui survient généralement avec l'âge et qui affecte la capacité de voir de près.
Injections intravitréennes
Injections intravitréennes
Les injections intravitréennes sont des traitements administrés directement dans le vitré, la substance gélatineuse qui remplit l’œil, pour traiter diverses maladies oculaires.
Ces injections permettent de délivrer des médicaments directement dans l'œil, ciblant ainsi les zones affectées de manière plus efficace. Voici un aperçu de leurs utilisations principales et des médicaments couramment injectés :
Dégénérescence maculaire liée à l'âge (DMLA) :
- Forme humide (exsudative) : Les injections sont utilisées pour inhiber la croissance anormale des vaisseaux sanguins et réduire l'accumulation de liquide sous la rétine.
Œdème maculaire :
- Diabétique : En raison de la rétinopathie diabétique, ces injections aident à réduire le gonflement de la macula.
- Secondaire à l'occlusion veineuse rétinienne : Traitement de l'œdème maculaire associé à l'occlusion de la veine centrale ou de la branche veineuse de la rétine.
Rétinopathie diabétique proliférante :
- Empêche la formation de nouveaux vaisseaux sanguins anormaux et réduit le risque de complications sévères.
Endophtalmie :
- Infection interne de l'œil traitée par des injections d'antibiotiques ou d'antifongiques.
Uvéite :
- Inflammation intraoculaire traitée par des injections de stéroïdes.
Médicaments Couramment Utilisés
- Anti-VEGF (Facteur de croissance endothélial vasculaire) :
-
- Bevacizumab (Avastin)
- Ranibizumab (Lucentis)
- Aflibercept (Eylea) Ces médicaments inhibent la croissance de nouveaux vaisseaux sanguins anormaux et réduisent la perméabilité vasculaire.
Ces traitements sont disponibles uniquement en milieu Hospitalier et ne peuvent être obtenus en pharmacie publique
- Corticostéroïdes :
-
- Triamcinolone acétonide (Kenalog)
- Dexaméthasone (Ozurdex) Ces injections réduisent l’inflammation et l’œdème.
- Antibiotiques/Antifongiques :
-
- Utilisés pour traiter les infections intraoculaires.
Procédure de l'Injection Intravitréenne
1. Préparation:
– Nettoyage de la surface de l’oeil et application de gouttes anesthésiantes.
– Antiseptiques pour réduire le risque d’infection.
2. Injection:
– Une fine aiguille est utilisée pour injecter le médicament dans le vitré.
– La procédure est rapide, prenant généralement quelques minutes.
3. Post-injection:
– Surveillance pour détecter les signes d’infection ou d’inflammation.
– Utilisation possible de gouttes antibiotiques prophylactiques.

Risques et Effets Secondaires
Bien que les injections intravitréennes soient généralement sûres, elles comportent certains risques, notamment :
-
- Infection (endophtalmie)
- Hémorragie intraoculaire
- Décollement de la rétine
- Augmentation de la pression intraoculaire
- Inflammation
Suivi et Surveillance
Les patients recevant des injections intravitréennes nécessitent un suivi régulier pour évaluer l’efficacité du traitement et détecter d’éventuelles complications. La fréquence des injections et des visites de suivi varie en fonction de la maladie traitée et de la réponse individuelle au traitement.
En résumé, les injections intravitréennes sont une méthode efficace pour traiter plusieurs maladies oculaires graves en administrant des médicaments directement à l’intérieur de l’œil, permettant une action ciblée et souvent plus rapide qu’avec les traitements systémiques.

Le diabète en ophtalmologie
Le diabète en ophtalmologie
Le diabète en ophtalmologie concerne le suivi et le traitement des problèmes oculaires associés au diabète, notamment la rétinopathie diabétique, une complication pouvant affecter la vision. Notre équipe d’ophtalmologistes spécialisés est dévouée à fournir des soins de qualité pour protéger votre vision et prévenir toute détérioration liée au diabète.
Protégez votre vue
La rétinopathie diabétique est une complication fréquente du diabète qui affecte la rétine de l’œil. Elle peut entraîner des problèmes de vision tels que la vision floue, des taches sombres ou des difficultés à percevoir les couleurs. Notre équipe d’ophtalmologistes spécialisés est dédiée à détecter et traiter la rétinopathie diabétique précocement pour prévenir tout dommage permanent à vos yeux et protéger votre vue.
Si vous êtes atteint de diabète, il est essentiel de subir régulièrement des examens ophtalmologiques pour surveiller l’état de vos yeux. Notre équipe expérimentée utilise des techniques de pointe pour évaluer l’état de votre rétine et détecter toute progression de la rétinopathie diabétique. Grâce à un suivi régulier, nous pouvons adapter vos soins en fonction de l’évolution de votre état et préserver votre vision à long terme.
Votre vue entre de bonnes mains
Lire la suite
Rétinopathie diabétique
La rétinopathie diabétique est la complication la plus fréquente du diabète au niveau des yeux. Elle se développe en silence et peut progressivement entraîner une perte de la vue. Pour prévenir la rétinopathie diabétique :
Contrôlez régulièrement votre glycémie.
Consultez un ophtalmologue au moins une fois par an pour un examen du fond d’œil.
Maintenez une tension artérielle maîtrisée.
Adoptez une bonne hygiène de vie.
Des soins personnalisés pour vous
Chez nous, votre bien-être visuel est notre priorité. Notre équipe médicale spécialisée en diabète en ophtalmologie est dévouée à vous offrir des soins personnalisés et attentionnés. Nous comprenons l’importance de votre vision pour votre qualité de vie, c’est pourquoi nous nous engageons à fournir des solutions sur mesure pour préserver votre vue et vous permettre de profiter pleinement de chaque instant.
Chirurgie de la cataracte
Chirurgie de la cataracte
Intervention chirurgicale sûre et efficace pour restaurer la vision altérée par la cataracte. De nos jours, une chirurgie de cataracte peut résoudre certains problèmes d’amétropie comme l’astigmatisme, l’hypermétropie ou encore la presbytie. Le cristallin est remplacé par une lentille intraoculaire de haute qualité pour une meilleure vision (lentille monofocale, torique ou multifocale).
Qu’est-ce que la cataracte ?
Il s’agit d’une modification acquise (mais aussi parfois congénitale) du cristallin. Cette modification est généralement liée à l’âge mais peut dans certains cas être
secondaire (prise de médicaments, diabète, inflammation intra oculaire, traumatisme, …). Il se produit un changement de forme du cristallin et/ou l’apparition d’une opacification de ce dernier.
Les symptômes principaux sont
Baisse de vision de loin (plus rarement de près)
Besoin en lumière augmenté le soir
Éblouissement à la lumière majoré (principalement le soir)
Un dédoublement des images
Une perception des couleurs modifiée
Quel est le traitement ?
Le seul traitement possible est la chirurgie.
Quand opérer la cataracte ?
La décision d’opérer ne dépend pas que du chirurgien. En effet, sauf rares exceptions (glaucome phacolytique, glaucome phacomorphique, traumatisme), la décision finale reviendra au patient. La baisse de vision reste le principal argument.
Avant votre opération,
Il faudra prendre un rendez-vous pour le bilan pré opératoire. Le bilan pré opératoire est à adapter en fonction de chaque
patient et certains examens devront être réalisés chez des patients présentant potentiellement ou réellement d’autres pathologies*
Classiquement les examens à faire seront :
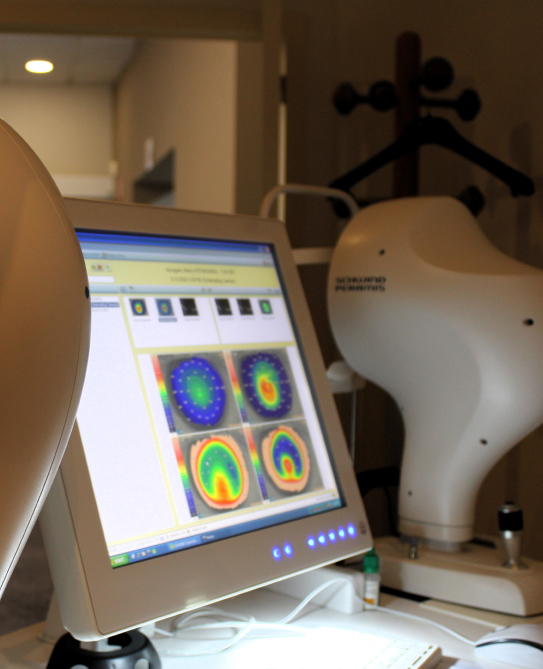
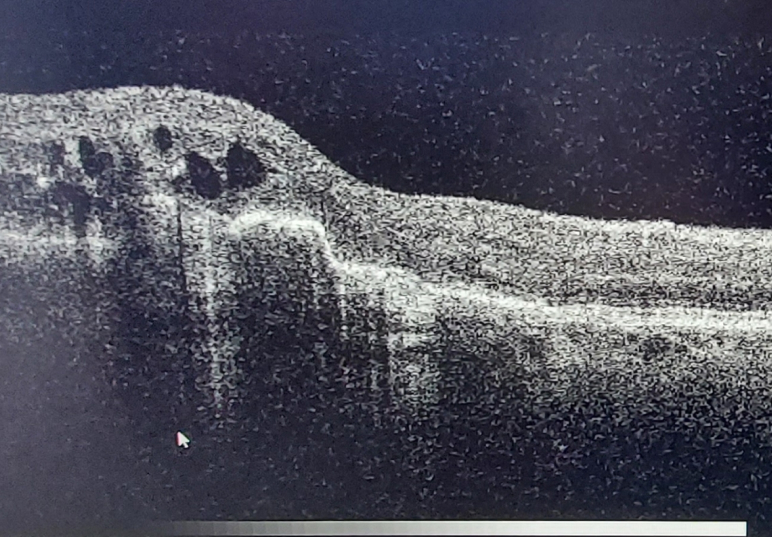
La biométrie oculaire
qui permet de connaître les différents paramètres de l’œil nécessaires au bon calcul de l’implant et ce à l’aide de logiciels et protocole ms de dernieres génération comme Barett.
Le comptage endothélial
afin d’évaluer la fragilité de la cornée et d’évaluer les risques de gonflement de cette dernière après la chirurgie de cataracte.
De façon plus individuelle, les examens suivants peuvent être nécessaires :
Réalisation d’une topographie cornéenne
en cas d’astigmatisme cornéen significatif ( >0.75 dioptrie)
Réalisation d’un champ visuel
en cas de maladie du nerf optique, notamment du glaucome
Réalisation d’un OCT
en cas de maladie du nerf optique, notamment du glaucome ou en cas de maladie de la rétine notamment de la DMLA
Certains calculs supplémentaires peuvent être nécessaires
en cas de chirurgie réfractive préalable. Si vous n’avez pas averti votre chirurgien d’une ancienne chirurgie oculaire, les calculs de l’implant peuvent être erronés.
Que se passe-t-il si vous avez autre chose que la cataracte ?
Il faut savoir que, lors du bilan pré opératoire, le chirurgien insistera sur la présence d’autres pathologies comme par exemple la DMLA, la rétinopathie diabétique ou le glaucome.
Après une chirurgie de cataracte, ces autres pathologies ne peuvent surtout pas être oubliées.
ATTENTION : En cas de présence d’autres maladies, la vision obtenue après intervention de cataracte est plus difficilement prédictible. Le chirurgien ne peut pas vous garantir une récupération de vision parfaite puisque vous souffrez d’une cataracte ET d’une autre pathologie affectant elle aussi la vue.
La cataracte au Laser, de quoi s'agit-il ?
Le laser femtoseconde (ou laser femto) présente plusieurs avantages dans la chirurgie de la cataracte :
Précision accrue
Le laser femto permet une précision extrême dans la création de l'incision et de la capsule antérieure, ce qui peut améliorer la prédictibilité des résultats chirurgicaux.
Moindre énergie
Il nécessite moins d'énergie que les techniques chirurgicales traditionnelles, ce qui peut réduire les risques de complications notamment.
Diminution du risque d'oedème de cornée
Diminution du risque d'avoir une rupture de capsule
Diminution du risque d'avoir un implant torique qui se déplace après la chirurgie
Diminution du risque de capsulophimosis
Contrôle informatisé
Le laser femto est contrôlé par ordinateur, ce qui permet au chirurgien d'ajuster avec précision les paramètres en fonction des besoins spécifiques du patient.
Réduction des ultrasons
Il réduit la nécessité d'utiliser des ultrasons pour fragmenter la cataracte, ce qui peut être bénéfique pour les patients présentant des risques de complications oculaires.
Rétablissement plus rapide
Les patients ayant subi une chirurgie de la cataracte assistée par laser femto ont souvent un rétablissement plus rapide avec une vision améliorée plus tôt.
Moins d'inconfort post-opératoire
En général, les patients ressentent moins d'inconfort après une chirurgie assistée par laser femto par rapport à la chirurgie traditionnelle.

Cependant, il est important de noter que la disponibilité de cette technologie peut fortement varier en fonction de la région et que tous les patients ne sont pas nécessairement des candidats appropriés pour cette procédure. Nous disposons et pratiquons régulièrement à l’aide de cette technologie.
Pour plus d’informations
https://www.jnjvisionpro.com/en-us/products/catalys-precision-laser-system/
SYSTEME CATALYS
Dépistage et traitement du glaucome
Dépistage et traitement du glaucome
Le glaucome est une pathologie grave représentant la première cause de cécité non réversible en Europe et la troisième cause de cécité dans le monde. Une détection et prise en charge précoce améliore considérablement le pronostic. Le traitement consistera à baisser la tension intra oculaire à l’aide de collyres , à l’aide d’un traitement laser et plus rarement à l’aide d’une chirurgie filtrante.
Trabeculoplastie sélective au laser
La trabéculoplastie au laser sélectif (TLS) est une procédure chirurgicale utilisée pour réduire la pression intraoculaire chez les patients atteints de glaucome.
Au cours de cette intervention, un laser cible sélectivement les cellules trabeculaires de l’œil, qui sont responsables de la régulation du drainage de l’humeur aqueuse. En stimulant ces cellules, le laser permet une meilleure circulation de l’humeur aqueuse, réduisant ainsi la pression intraoculaire.
La TLS est souvent utilisée comme traitement initial ou complémentaire à d’autres options de traitement du glaucome.Cette technique est avantageuse car elle se fait en cabinet, dure 30 minutes maximum et elle peut être réitérée.
Iridotomie au laser
L’iridotomie au laser est une procédure qui consiste à créer une petite ouverture dans l’iris de l’œil pour éviter une augmentation ultérieure de la pression intraoculaire. Cette intervention est souvent nécessaire pour prévenir ou traiter le glaucome par fermeture de l’angle. Un dépistage est toujours réalisé lors de nos consultations de routine afin d’exclure cette possibilité. L’iridotomie au laser est une procédure rapide et relativement simple
qui peut être effectuée dans un cabinet de consultation. Un laser est utilisé pour créer une ouverture dans l’iris, généralement sur la partie supérieure. Cette ouverture permet à l’humeur aqueuse, le liquide qui remplit l’œil, de s’écouler plus facilement, et ce afin d’équilibrer la pression intraoculaire entre la partie anterieure et postérieure de l’iris. Une gonioscopie est généralement nécessaire afin de poser l’indication.
Iridoplastie au laser
L’iridotoplastie est une intervention chirurgicale réalisée pour traiter certains types de glaucome. Elle consiste à effectuer une modification de la forme de l iris, la partie colorée de l’œil, afin de permettre une meilleure circulation de l’humeur aqueuse, le liquide intraoculaire qui maintient la pression à l’intérieur de l’œil.
Cette procédure est généralement réalisée lorsque d’autres traitements, tels que des médicaments ou des interventions au laser, comme l’iridotomie ont échoué.
L’iridotoplastie est utilisée pour traiter les patients ayant un iris de forme particulière dit iris plateau.